توقف کرونا: سرکوب یا فرونشانی؟/ کرونا سرکوب نشود، تعداد بیماران ۸برابر ظرفیت بیمارستان خواهد شد

شیوع Covid-19 به طور چشمگیری تمام دنیا را تحت تاثیر خود قرار داده و خطری که به موجب این ویروس سلامت انسانها را تهدید می کند، بعد از ویروس آنفولانزای سال ۱۹۱۸ میلادی، بی سابقه است. مؤسسه عالی پژوهش تأمین اجتماعی در تداوم انتشار گزارشهای سیاستی پیرامون بحران کرونا مقاله ای با عنوان Impact of non-pharmaceutical interventions (NPIs) to reduce COVID19 mortality and healthcare demand را که نتایج مدلسازی اپیدمیولوژیکی است که در پژوهشی در امپریال کالج لندن انجام گردیده و به کشورهای مختلفی ارائه داده شده است را منتشر و در اختیار پژوهشگران و سیاستگذاران قرار داده است. این مقاله در تاریخ 16 مارچ 2020 منتشر شده است.
به گزارش اقتصادآنلاین، در این مطالعه، با توجه به نبود واکسن COVID-19 ، نقش برخی از اقدامات مرتبط با سلامت عمومی را ارزیابی میکنیم. این اقدامات بعنوان مداخلات غیر دارویی شناخته میشوند و هدف کاهش تماس مستقیم افراد باهم و در نتیجه کاهش انتقال ویروس را دنبال میکنند. به طور خلاصه، این مطالعه به این جمع بندی میرسد که هرکدام از این مداخلات غیردارویی به تنهایی اثربخشی محدودی دارند، اما انجام همزمان چند راهکار میتواند تاثیر بسزایی در کاهش انتقال ویروس داشته باشد. با وجود پیشرفت فراوان علم و جوامع مدنی به نسبت سال ۱۹۱۸ ، اکثر کشورها همچنان با همان نوع مشکلات قدیمی در مواجهه با این ویروس جدید روبهرو هستند. دو راهکار اساسی اصلی برای مقابله با بیمار یهای عفونی و غلبه بر مشکلات ناشی از آن عبارتند از:
۱- سرکوب ( suppression ) – تلاش برای توقف گسترش ویروس
سرکوب به معنی جلوگیری از انتقال ویروس و کاهش رشد اپیدمی (کاهش شمار مبتلایان جدید) و حفظ این وضعیت تا زمان لازم میباشد. یکی از اصلیترین چالشهایی که برای اجرای این استراتژی با آن مواجه هستیم حفظ این وضعیت برایمدت نسبتا طولانی ای است که ویروس در اجتماع وجود دارد یا تا زمان ساخت واکسن است.
۲- فرونشانی (mitigation )– قبول غیرقابل اجتناب بودن انتقال ویروس و تلاش برای آهستهسازی گسترش اپیدمی
فرونشانی و آهسته سازی اپیدمی با هدف کاهش تعداد همزمان مبتلایان و درنتیجه کم کردن و متناسب سازی تقاضای مراقبت های پزشکی در هر برحۀ زمانی انجام می شود. از دیگر مواردی که در حین آهسته سازی باید انجام شود می توان به مراقبت از افرادی که بیشترین آسیب پذیری را از مبتلاشدن به ویروس دارند اشاره کرد. مشابه این راهکار در سال ۱۹۱۸ در شهرهایی از امریکا و در سا لهای ۱۹۵۷ ، ۱۹۶۷ و 2009 در دنیا برای مقابله با پاندمی آنفولانزا انجام شده است. تفاوت مهم این دو استراتژی در هدف آنهاست، یکی(سرکوب) دنبال توقف انتقال ویروس و کاهش تعداد مبتلایان و دیگری (فرونشانی) تنها دنبال آهسته سازی گسترش بیماری در جامعه است.
اگر هیچ کاری نکنیم چه اتفاقی می افتد؟
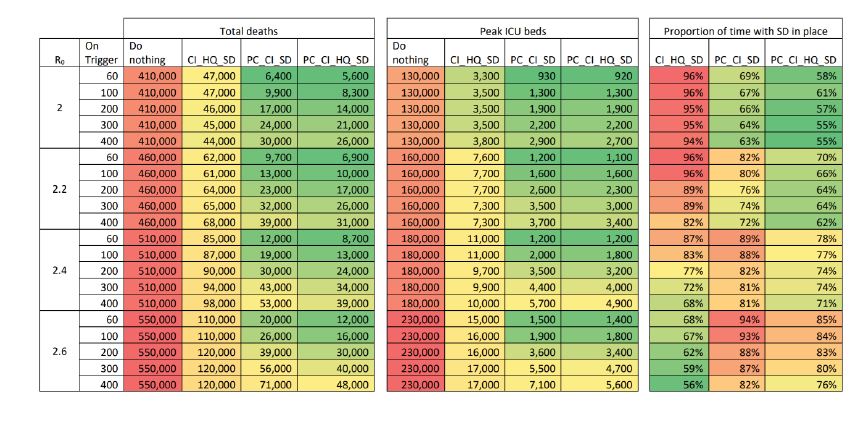
در صورت عدم اعمال هرگونه مداخلات و تغییرات رفتاری در افراد، جامعه شاهد حداکثر مر گ ومیر بعد از حدود ۳ ماه خواهد بود. این پژوهش پیش بینی میکند که در صورت عدم انجام اقدامات لازم، ۸۱ ٪ از جمعیت ایالات متحده و بریتانیا به ویروس کرونای جدید مبتلا خواهند شد. همچنین، حدود ۵۱۰ هزار نفر در انگلستان و ۲.۲ میلیون نفر در ایالات متحده جان خود را از دست خواهند داد.
این مطالعه نشان می دهد، برای یک بیماری پاندمی شده، در صورت عدم کنترل، ظرفیت تخت های بخش های مراقبت های ویژه ( ICU ) از اوایل هفته ی دوم آوریل پرشده و تعداد بیماران نیازمندِ مراقبت از حد ظرفیت بیمارستانها خارج و میزان تقاضا به اوج خود (۳۰ برابر بیشتر از ظرفیت) خواهد رسید.
اگر از استراتژی فرونشانی استفاده کنیم چه می شود؟
به طور خلاصه، این پژوهش نشان می دهد، فرونشانی کارایی نخواهد داشت زیرا که حتی در خوشبینانه ترین سناریو، تعداد متقاضیان تخت های ای سی یو و بخش عمومی از ۸ برابر ظرفیت بالاتر خواهد رفت.
تاثیرگذارترین استراتژیهای فرونشانی، بسته به طول مدت اعمال محدودیت، ترکیبی از ایزوله کردن افراد مبتلا، قرنطینهخانگی و فاصله گیری اجتماعی برای افراد آسیب پذیر است.
در مجموع پیش بینی می شود که همۀ این راهکارهای ذکر شده در کنار هم، تقاضای تخت های ای سی یو را تا حدود ۲/ ۳ کم میکند و میزان مرگ و میر را تا نصف کاهش می دهد. با این حال، حتی این خوشبینانه ترین حالت استفاده از استراتژی فرونشانی، منجر به تقاضای ۸ برابر بالاتر از ظرفیت تخت های ای سی یو در انگلستان و ایالات متحده خواهد شد.
همچنین، حتی اگر تمام بیماران تحت درمان قرارگیرند، این مطالعه پیش بینی میکندحدود ۲۵۰ هزار نفر در انگلستان و ۱.۱ تا ۱.۲ میلیون نفر در ایالات متحده جان خود را از دست خوهند داد.
شاید مهمترین نتیجه گیری این پژوهش این باشد که استراتژی فرونشانی در مورد ویروس کرونا نتیجه بخش نخواهد بود و تعداد بیماران از ظرفیت تخت های ای سی یو و سیستم های بهداشتی تا چند برابر فراتر خواهد رفت.
اگر از استراتژی سرکوب استفاده کنیم چه می شود؟
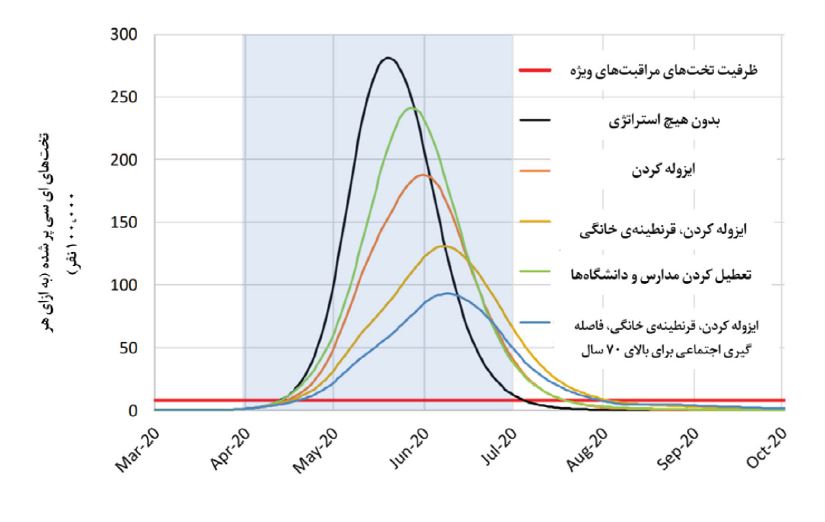
به طور خلاصه این پژوهش نشان می دهد که استراتژی سرکوب در شرایط کنونی بهترین و عملی ترین راهبرد برای مقابله با ویروس کرونا است. با توجه به عدم کارآمدی لازم در فرونشانی، کشورهایی که امکان اعمال کنترل ویژه را دارند باید حتما از راهکار سرکوب استفاده نمایند. برای اعمال سرکوب و توقف گسترش، ترکیبی از راهکارهای ایزوله کردن افراد مبتلا، فاصله گیری اجتماعی در همۀ جامعه همراه با یکی از موارد قرنطینۀ خانگی یا تعطیلی مدارس و دانشگاهها لازم است تا نتیجۀ مطلوب حاصل شود. این اقدامات باید برای ۵ ماه انجام شود.
اگر تاثیر منفی تعطیلی مدارس بر سیستم سلامت را در نظر نگیریم، می توان گفت که اضافه کردن گزینه تعطیلی مدارس و دانشگاهها تاثیر بیشتری در اعمال سرکوب و توقف شیوع به نسبت گزینه قرنطینه خانگی دارد.
گفتنی است که این ۴ اقدام عملی در کنار هم بیشترین تاثیر را بر توقف گسترش انتقال بیماری خواهند گذاشت. چنین سیاست سختگیرانه ای منجر به کاهش نیاز به مراقبت های ویژه از حدودا سه هفته پس از اعمال آنها خواهد شد و این سیر نزولی تا زمانی که این اقدامات ادامه داشته باشند، پابرجا خواهد ماند.
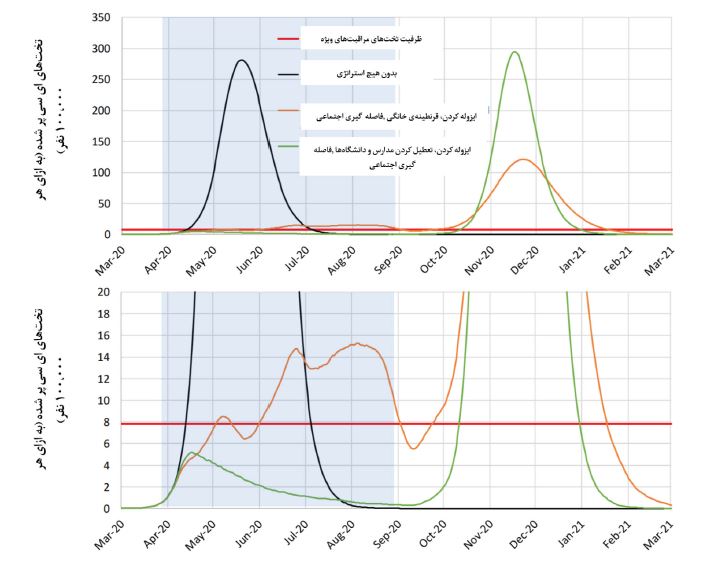
در حالی که عوامل غیرقابل پیش بینی زیادی در این استراتژی ترکیبی وجود دارد، ولی این بهترین راهکار موجود برای تنزیل تعداد بیماران نیازمند به مراقبت های ویژه و در نتیجه بهبود شرایط است.
لازم به ذکر است که تاثیرات اجتماعی و اقتصادی عملی کردن ترکیب این استراتژیهای چهارگانه، بسیار قابل توجه خواهد بود. این استراتژیها هم اکنون در بسیاری از کشورها انجام شده است و بقیه کشورها (حتی اگر در مراحل اولیه اپیدمی هستند) باید این کار سریعا انجام دهند.
در استراتژی سرکوب، اقدام سریع و فوری بسیار مهم است، علی الخصوص اقدام قبل از پرشدن ظرفیت مراقبت های ویژه بیمارستا نها و مراکز پزشکی.
از آنجایی که ممکن است لازم باشد اقدامات لازم برای سرکوب برای ماههای متمادی پابرجا بماند، در اینجا تاثیر یک سیاست انطباقی را برای اجرای اقدامات سرکوب بررسی میکنیم. سیاست انطباقی به این شکل کار میکندکه با بالا رفتن تعداد بیماران در آی سی یو و رسیدن به یک عدد خاص، انجام فاصله گیری اجتماعی و تعطیلی مدارس و دانشگاهها آغاز می شود.
وقتی تعداد بیماران در آی سی یو کاهش پیدا میکندو از یک حد تعیین شده پایین تر می آید، این محدودیت ها برداشته می شود. این چرخه به صورت مداوم برای زمان مورد نیاز تکرار می شود. لازم به ذکر است که در این مدت، ایزوله کردن افراد علامت دار و قرنطینه خانگی باید به صورت مداوم و صرف نظر از تعداد بیماران آی سی یو انجام شود.
تعیین زمان اجرای دوره های فاصله گیری اجتماعی و تعطیلی مدارس با توجه به نظارت بر آستانۀ نیاز بیمارستا نها (که در بالا توضیح داده شد) بسیار موثرتر و پایدارتر از اجرای طرح با دور ه های زمانی ثابت است. یکی از ویژگیهای مفید اجرای سیاست انطباقی، امکان سازگاری و اجرا با توجه به نیازهای مناطق مختلف(در سطح استانی) است. با توجه به اینکه اپیدمی در مناطق مختلف ممکن است با مناطق دیگر همزمانی نداشته باشد، اجرای سیاست هایی که اجازه سازگاری با نیازهای هر منطقه را داراست در مدت نسبتا کوتا هتری می توانند به اندازه سیاست های ملی مؤثر عمل کنند.
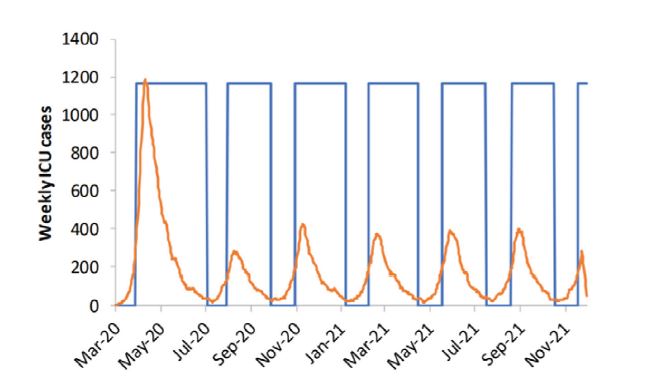
استراتژی سرکوب نه تنها باید زود آغاز شود، بلکه باید برای مدت طولانی ادامه پیدا کند؛ این تا زمانی است که مقدار کافی واکسن برای ایمن سازی عموم در دسترس باشد (که ممکن است تا ۱۸ ماه به طول انجامد) تا بتوان از شیوع مجدد بیماری جلوگیری کرد.
به طور کلی، نتایج این تحقیق حاکی از آن است که فاصله گیری اجتماعی در سطح وسیع بیشترین تأثیر را در کنترل اپیدمی دارد. مخصوصا اگر این راهکار با اقدامات دیگر از قبیل ایزوله کردن مبتلایان و تعطیلی مدارس و دانشگاهها انجام شود، میتواند به سرعت تعداد بروز مبتلایان جدید را کاهش داده و از گسترش شیوع جلوگیری نماید. بنابراین حداقل سیاست لازم برای تاثیرگذاری از طریق استراتژی سرکوب، به کارگرفتن ترکیب فاصله گیری اجتماعی برای عموم، ایزوله کردن مبتلایان و تعطیلی مدارس و دانشگاههاست.
اقدامات مورد استفاده برای استراتژی سرکوب از این ظرفیت برخوردارند که با گذشت زمان تکامل پیدا کنند. با کاهش تعداد مبتلایان امکان انجام تست بر روی افراد، بیشتر و ردیابی دقیق تر افراد مبتلا و کسانی که با آنها در ارتباط بوده اند عملی تر می شود که این اتفاق هم اکنون در کره جنوبی افتاده است. امکان استفاده از تکنولوژی های مختلف مثل اپلیکشن های موبایلی که تعامل افراد با هم در جامعه را ردیابی می کنند (در صورت رفع نگرانی های مربوط به حریم خصوصی)، ممکن است باعث بهبود سیاست های انطباقی شود.
باید توجه داشت که در صورت حفظ نشدن سیاست های انطباقی برای بلند مدت، اپیدمی مشابهی نسبت به زمانی که هیچ سیاستی اعمال نشده بود، بوجود می آید.
احتمال اینکه استراتژی سرکوب در همۀ کشورها عملی نباشد وجود دارد. در این موارد، نتایج این پژوهش نشان می دهد که استراتژی فرونشانی برای مدت ۳ ماه میتواند آمار مر گ ومیر را به نصف و اوج تقاضا برای بخش مراقبت های ویژه را به ۲/ ۳ تقلیل دهد. همانطور که گفته شد، ترکیبی از ایزوله کردن مبتلایان، قرنطینۀ خانگی و فاصله گیری اجتماعی افراد آسیب پذیر (افراد مسن و یا با بیمار یهای زمینه ای) از جمله رو شهای مؤثر در سیاست فرونشانی هستند. گزارش مشترک سازمان بهداشت جهانی و چین نشان می دهد که (حتی بعد از اینکه تماسهای بین فردی با اعمال راهکارهایی به طور زیادی کاهشداده شده باشد) ۸۰ ٪ از انتقال بیماری در خانه اتفاق می افتد. اعمال فاصله گیری اجتماعی در افراد آسیب پذیر در استراتژیفرونشانی از جمله اقدامات مؤثر است ولی در کاهش گسترش اپیدمی تأثیری ندارد.
با توجه به اینکه کودکان و نوجوانان هم به اندازۀ بزرگسالان می توانند بیماری را منتقل کنند(با اینکه خودشان به ندرت دچار بیماری با شدت زیاد میشوند)، تعطیل کردن مدرسه ها میتواند در کنترل کردن اپیدمی مؤثر باشد. تعطیل کردن مدارس و دانشگاهها استراتژی مؤثرتری از فرونشانی است که وقتی با فاصله گیری اجتماعی برای عموم ترکیب می شود، تاثیرگذاری به مراتب بیشتری بر شکستن زنجیرۀ انتقال بیماری خواهد داشت. اما تعطیلی مدارس و دانشگاهها به تنهایی و به هیچ عنوان نه برای استراتژی فرونشانی و نه برای سرکوب فاید های نخواهد داشت.
بر اساس این مطالعۀ مد لسازی، اقدامات و استراتژیهای بسیار گسترده (با تأکید بر اقدامات چهارگانه) به سرعت باید انجام و برای مدت طولانی حفظ شوند.
لازم به ذکر است که عدم قطعیت های فراوانی در مورد شرایط کنونی وجود دارد. نحوۀ رفتار ویروس در گذر زمان، اثربخشی استراتژیها، درست شدن دارو یا واکسن و همچنین تغییر رفتار خودجوش در افراد جامعه همگی می توانند بر نحوۀ کنترل اپیدمی تاثیرگذار باشند. این بدان معناست که نظر قطعی در مورد طول دورۀ این اپیدمی امکانپذیر نیست ولی در اینکه چندین ماه طول میکشد شکی نخواهد بود.
تصمیم در مورد نحوه ی عملی کردن سیاست و استراتژیها و اینکه در چه برههای سخت گیرانهتر و در چه زمانی آزادانهتر اجرا شوند، با توجه به نظارت و بررسیهای دقیق و در گذر زمان و با توجه با شرایط گرفته خواهد شد.